درباره نویسنده
عفونتهای مرتبط با کاتتر دیالیز صفاقی در کودکان
نکات مهم برای بورد کودکان
عفونتهای مرتبط با کاتتر دیالیز صفاقی در کودکان
(Peritoneal Dialysis Catheter–Associated Infections | Nelson Pediatrics)
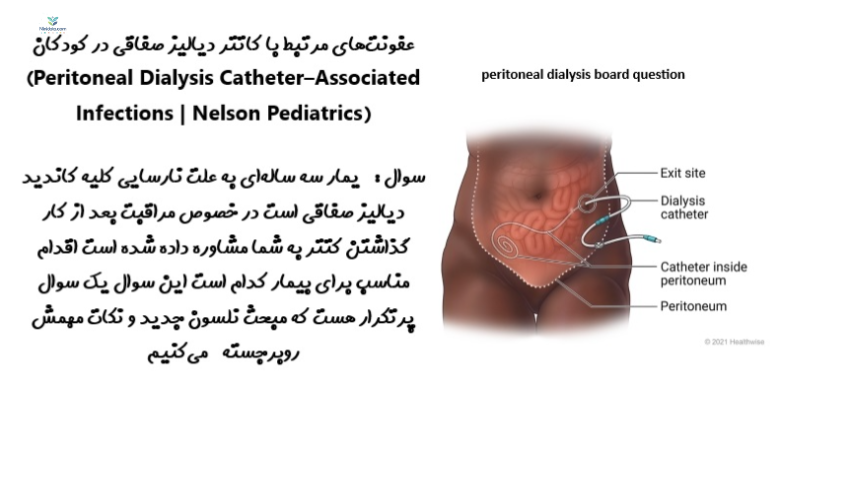
سوال : یمار سه سالهای به علت نارسایی کلیه کاندید دیالیز صفاقی است در خصوص مراقبت بعد از کار گذاشتن کتتر به شما مشاوره داده شده است اقدام مناسب برای بیمار کدام است این سوال یک سوال پرتکرار هست که مبحث نلسون جدید و نکات مهمش روبرجسته میکنیم
ترجمه دقیق متن نلسون
در طول سال اول دیالیز صفاقی برای نارسایی انتهایی کلیه (ESRD)، حدود ۶۵٪ کودکان حداقل یک اپیزود پریتونیت را تجربه میکنند. ورود باکتریها معمولاً از طریق آلودگی داخل لومن کاتتر (luminal) یا اطراف کاتتر (periluminal) رخ میدهد، یا بهدنبال ترانسلوکاسیون از دیواره روده است. انتقال هماتوژن نادر است.
شیرخواران و کودکان کمسن که پوشک استفاده میکنند بیشترین خطر ابتلا به عفونتهای مرتبط با کاتتر دیالیز صفاقی را دارند. عفونتها ممکن است:
محدود به محل خروج کاتتر (exit site) باشند،
همراه با پریتونیت باشند،
یا هر دو بهطور همزمان وجود داشته باشند.
عوامل میکروبی شایع در پریتونیت
استافیلوکوکهای کواگولاز منفی: ۴۰–۳۰٪
Staphylococcus aureus: ۲۰–۱۰٪
استرپتوکوکها: ۱۵–۱۰٪
E. coli: ۱۰–۵٪
سودوموناسها: ۱۰–۵٪
سایر گرم منفیها: ۱۵–۵٪
Enterococcus spp.: ۶–۳٪
قارچها: ۱۰–۲٪
S. aureus در عفونتهای موضعی محل خروج یا تونل کاتتر شایعتر است (حدود ۴۲٪).
اغلب اپیزودهای عفونی ناشی از فلور طبیعی خود بیمار هستند و ناقلین S. aureus نسبت به غیرناقلین، میزان بالاتری از عفونت را تجربه میکنند.
تظاهرات بالینی
علائم پریتونیت ممکن است خفیف و ظریف باشند:
تب خفیف
درد یا حساسیت خفیف شکمی
کدر شدن مایع دیالیز صفاقی (Cloudy Effluent) اغلب اولین و مهمترین علامت است.
در پریتونیت، شمارش سلولی مایع صفاقی معمولاً:
بیش از 100 WBC/µL است.
در صورت شک به پریتونیت، مایع دیالیز باید برای موارد زیر ارسال شود:
شمارش سلولی
رنگآمیزی گرم
کشت
رنگآمیزی گرم در حدود ۴۰٪ موارد مثبت است.
درمان تجربی (Empiric Therapy)
بیماران دارای مایع کدر + علائم بالینی باید فوراً درمان تجربی دریافت کنند، ترجیحاً بر اساس نتیجه Gram stain.
اگر در رنگآمیزی گرم ارگانیسمی دیده نشود:
وانکومایسین
بههمراه یکی از موارد زیر:
آمینوگلیکوزید
یا سفالوسپورین نسل سوم یا چهارم با پوشش ضد سودوموناس
مسیر تجویز: داخل صفاقی (Intraperitoneal)
اندازهگیری سطح خونی:
گلیکوپپتیدها
آمینوگلیکوزیدها
در بیمارانی که:
مایع دیالیز کدر ندارند
علائم بالینی حداقلی است
میتوان درمان را تا آماده شدن نتیجه کشت به تعویق انداخت.
پس از شناسایی عامل عفونی در کشت، ممکن است تنظیم درمان ضروری باشد.
نقش ریفامپین
ریفامپین خوراکی میتواند بهعنوان درمان کمکی برای S. aureus حساس اضافه شود.
نباید بهتنهایی استفاده شود.
مصرف آن مستلزم توجه جدی به تداخلات دارویی است.
خلاصه High-Yield مخصوص بورد اطفال
نکات طلایی بورد
۶۵٪ کودکان در سال اول PD → پریتونیت
شایعترین عامل: CoNS
S. aureus → exit site / tunnel infection
Cloudy effluent = مهمترین علامت
WBC مایع صفاقی >100 = پریتونیت
Gram stain فقط تا ۴۰٪ مثبت
درمان تجربی همیشه Intraperitoneal
دستهبندی ذهنی برای ماندگاری
عوامل خطر
سن کم
پوشک
ناقل S. aureus
مسیرهای آلودگی
LPT
Luminal
Periluminal
Translocation (روده)
الگوریتم درمان تجربی
Cloudy + Symptoms
Gram stain
Vancomycin + (AG یا Ceph ضد Pseudomonas)
IP Route
Adjust after culture
درمان و پیشگیری از پریتونیت دیالیز صفاقی (بخش تکمیلی – Nelson)
ترجمه دقیق و رفرنسمحور نلسون
پریتونیت کاندیدیایی (Candidal Peritonitis)
پریتونیت ناشی از Candida spp. باید با خارج کردن کاتتر دیالیز صفاقی و یکی از درمانهای زیر انجام شود (بسته به گونه کاندیدا):
فلوکونازول داخل صفاقی یا خوراکی
یا اکینوکانید داخل وریدی مانند:
caspofungin
micafungin
نگهداشتن کاتتر در پریتونیت قارچی با عود تقریباً اجتنابناپذیر و افزایش خطر مرگومیر (بر اساس مطالعات بزرگسالان) همراه است.
مدت درمان پریتونیت
حداقل مدت درمان در همه موارد: ۱۴ روز
موارد نیازمند درمان طولانیتر:
S. aureus
Pseudomonas spp.
باکتریهای گرم منفی مقاوم
۲۱–۲۸ روز
پریتونیت قارچی:
۲۸–۴۲ روز
عود پریتونیت
اگر پریتونیت با همان ارگانیسم طی ۴ هفته پس از پایان درمان قبلی رخ دهد:
باید خارج کردن کاتتر مدنظر قرار گیرد
یا تلاش برای Salvage catheter شامل:
تجویز عامل فیبرینولیتیک
و دوره طولانیتر آنتیبیوتیک تا ۶ هفته
اندیکاسیون قطعی خروج کاتتر
در تمام موارد، اگر:
عفونت با درمان مناسب پاک نشود
یا وضعیت بالینی بیمار رو به وخامت باشد
کاتتر باید خارج شود.
عفونتهای محل خروج (Exit Site) و تونل کاتتر
ممکن است:
مستقل از پریتونیت رخ دهند
یا قبل از پریتونیت ظاهر شوند
درمان:
بر اساس Gram stain و کشت
معمولاً سیستمیک (نه داخل صفاقی)، مگر اینکه پریتونیت هم وجود داشته باشد
برخی متخصصان توصیه میکنند در صورت جداسازی:
Pseudomonas spp.
یا قارچها
کاتتر دیالیز صفاقی خارج شود.
پیشگیری از عفونت (Prevention of Infection)
اقدامات پایه
رعایت بهداشت دست
مراقبت آسپتیک از محل خروج کاتتر
پیشگیری موضعی
استفاده منظم از:
کرم موپیروسین
یا کرم جنتامایسین
باعث کاهش:
عفونت محل خروج
پریتونیت
برخی متخصصان به دلیل خطر ایجاد باکتریهای مقاوم به جنتامایسین، استفاده از آن را توصیه نمیکنند.
پروفیلاکسی آنتیبیوتیکی سیستمیک
در شرایط زیر باید مدنظر باشد:
هنگام گذاشتن کاتتر
در صورت آلودگی تصادفی
حین اقدامات دندانپزشکی
پیشگیری ضد قارچی
در طول درمان با آنتیبیوتیکها:
نیستاتین خوراکی
یا فلوکونازول خوراکی
برای پیشگیری از پریتونیت قارچی توصیه میشود.
خلاصه High-Yield مخصوص بورد
Board Favorites
Candida peritonitis = Remove catheter
Fungal PD peritonitis → 28–42 days
Recurrent same organism <4 weeks → Remove or salvage
Failure to improve = Remove catheter
Exit site infection ≠ always peritonitis
Mupirocin ↓ peritonitis
دستهبندی ذهنی برای ماندگاری
مدت درمان (Mnemonic)
14 – 28 – 42
14 روز: حداقل
21–28 روز: S. aureus / Pseudomonas / G− resistant
28–42 روز: Fungi
اندیکاسیون خروج کاتتر (Mnemonic: F-P-W-R)
Fungi
Pseudomonas
Worsening condition
Recurrence <4 weeks
کلیدواژهها:
پریتونیت قارچی، دیالیز صفاقی کودکان، Candida peritonitis، خروج کاتتر دیالیز، نلسون اطفال، بورد تخصصی اطفال
قابل استفاده برای:
مقاله مرجع نفرولوژی کودکان
مرور شب امتحان بورد
اسلاید آموزشی
بانک سوالات دامدار بورد
پریتونیت کودکان، دیالیز صفاقی، کاتتر دیالیز، نلسون اطفال، بورد تخصصی اطفال، عفونت کاتتر
مناسب برای:
مقاله آموزشی
مرور شب امتحان بورد
اسلاید دوره نفرولوژی کودکان
بانک سوالات بورد